Spinální svalová atrofie (SMA) je vrozená, geneticky podmíněná nemoc. „Pacient se narodí a chybí mu určitá část genu zvaného SMN1, která tvoří bílkovinu, tzv. SMN protein. Bez této bílkoviny nejsou schopny přežít speciální nervové buňky v předních rozích míšních. Úkolem těchto buněk je přenést informaci o pohybu z nervů na sval. Pokud tato buňka postupně odumírá, pacient ztrácí své motorické dovednosti a schopnost se pohybovat,“ vysvětluje dětská neuroložka Jana Haberlová z Fakultní nemocnice Motol.
Co se dozvíte v článku
V ČR jsou stovky pacientů se SMA
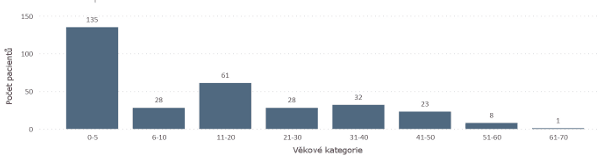
Dle Registru svalových dystrofií, založeného a spravovaného Českou neurologickou společností a Společností dětské neurologie, trpí SMA v ČR 316 lidí. Z toho 135 z nich jsou pacienti ve věku 0 až 5 let. Jak uvádí pacientské sdružení SMÁci, nemoc se v populaci vyskytuje přibližně u 1 z 6000 narozených dětí a asi 1 ze 40 osob je přenašečem nemoci.
Podle Jany Haberlové má více než 65 % českých pacientů těžkou formu tohoto onemocnění. To znamená, že první příznaky se u nich projeví už v prvním půlroce života a velmi rychle postupují. „Kdybychom je neléčili, nikdy by nebyli schopni se sami posadit, postavit, a dokonce v 85 % by ztratili do 2 let věku schopnost spontánně dýchat. Museli by být, abychom zachovali jejich život, připojeni na umělou plicní ventilaci,“ vysvětluje lékařka.
Svalovou atrofii lze nyní léčit třemi preparáty
První léčba SMA do ČR dorazila v roce 2017. Šlo o lék s názvem Spinraza, jenž se podává injekčně do páteřního kanálu. Pacient jej musí užívat doživotně. V ČR je dle registru Státního ústavu pro kontrolu léčiv (SÚKL) tento lék registrovaný, nemá ale stanovenu výši úhrady. To znamená, že podmínky úhrady jsou dosud v jednání. Existují ale dohody mezi nemocnicemi a zdravotními pojišťovnami, které umožňují proplácení této léčby z veřejných peněz.
Další lék, přinášející výraznou naději na život bez SMA, přišel před necelými dvěma lety, kdy na popud rodičů malého Maxe lékaři v Motole podali tomuto chlapci lék Zolgensma s účinnou látkou nazvanou onasemnogen abeparvovek. Jde o nejdražší preparát na světě. V ČR je již registrován a proplácen. Nejvyšší cena, ze kterou jej může výrobce nebo dovozce v ČR uvádět na trh, je aktuálně 51,7 milionu korun. Částku je možné najít v registru léčiv na webu SÚKL.
Loni v březnu na trh v Evropské unii přišlo zatím poslední léčivo na SMA – sirup s názvem Evrysdi. Stejně jako u Spinrazy i tento lék je nutné brát opakovaně a celoživotně. Podle databáze lékového ústavu je toto léčivo v ČR registrováno, nemá ale stanovenu úhradu. Nicméně i u něj stejně jako u Spinrazy platí, že léčba je hrazena z veřejného zdravotního pojištění.
Dosud největší převrat ale přinesl zmiňovaný lék Zolgensma. Jde totiž o první systémovou genovou terapii u nás. Její nespornou výhodou je jednorázové podání. O principu této léčby i okolnostech jejího podání hovoří lékařka Jana Haberlová v rozhovoru pro Vitalia.cz.

„Jsme svědky velkého kouzla medicíny,“ říká Jana Haberlová o genové terapii pro děti se SMA
Lék na genovou terapii vyžaduje speciální zacházení
Zolgensma se vyrábí v USA a do ČR se dováží z Irska, kde probíhá kompletace balení pro jednotlivé pacienty. Jde o univerzálně vyrobené léčivo. Na rozdíl od buněčné terapie tedy není vyrobeno z biologického materiálu pacienta. Pro jeho dodání je ale vždy nutná individuální objednávka.
„Celý proces mezi objednáním a dodáním trvá obvykle zhruba pět kalendářních dnů,“ popisuje Pavlína Danková, mluvčí FN Motol, jež patří mezi jednu ze tří nemocnic, kde Zolgensmu pacientům podávají.
Lék do nemocnice putuje kombinací pozemní a letecké dopravy na suchém ledu, tedy při teplotách okolo −70 °C. Celá doba přepravy trvá zhruba 24 hodin a při jeho převzetí je nutná asistence nemocniční lékárny. „V lékárně musí být zajištěna permanentní služba, která je schopna léčivo převzít a postarat se o něj,“ podotýká lékařka Jana Haberlová.
Péče o unikátní lék i jeho příprava před podáním malému pacientovi je specifická. „V nemocniční lékárně léčivo necháme za kontrolovaných podmínek roztát. Poté se aseptickým postupem v čistých farmaceutických prostorech uvnitř tzv. izolátoru přenese z několika lahviček (podle hmotnosti pacienta) do jedné až dvou speciálních velkoobjemových stříkaček, které uzavřeme,“ doplňuje Pavlína Danková. Takto připravené léčivo putuje na kliniku, kde je pacientovi podáno pomocí takzvaného lineárního dávkovače neboli stříkačkové pumpy formou pomalé, asi hodinu trvající, infuze do žíly. Pumpa je zárukou přesného dávkování.
Nejde ale jen o přípravu, speciální je také manipulace s lékem. A to proto, že obsahuje geneticky modifikovaný virus. „Zdravotničtí pracovníci proto musí při zacházení s přípravkem nebo při jeho podávání dodržovat příslušná opatření (používání rukavic, ochranných brýlí, laboratorního pláště a rukávů),“ uvádí výrobce, společnost Novartis, v příbalovém letáku s tím, že ten, kdo s lékem manipuluje, nesmí mít žádná poranění kůže.
Geneticky modifikovaný virus se z těla dostává slinami, močí a stolicí, takže je třeba dle výrobce dodržovat správnou hygienu rukou, a to nejméně po dobu jednoho měsíce po léčbě. Plenky léčeného dítěte lze vyhodit do směsného odpadu, ale musí být uzavřeny do dvou plastových sáčků.
Zolgensma je určena pouze pro malé děti
V ČR je lék určen pouze dětem se SMA do věku 3 let a váhy maximálně 13,5 kg. V příbalovém letáku je sice uvedena váha 21 kg, v ČR je ale zatím na doporučení evropských expertů váhový limit nižší.
Váha léčeného pacienta je klíčová. U Zolgensmy jde o takzvané systémové podání, což znamená, že dávka léku se navyšuje s rostoucí váhou pacienta. A právě velikost dávky je jedním z hlavních známých faktorů možných nežádoucích účinků, proto u léčby existuje zmiňovaný váhový limit.
Zolgensmu výrobce nedoporučuje podávat, pokud má pacient infekci či je jeho interní stav rizikový. Například je plně závislý na umělé plicní ventilaci nebo má poruchu polykání. V těchto případech je vždy nutné zvážit možná nežádoucí rizika a rozhodnout, jestli tato rizika nepřevyšují možný benefit z léčby.
Kromě FN Motol v současné době tuto systémovou genovou terapii podává také pražská Fakultní Thomayerova nemocnice (FTN) a FN Brno. Z ankety mezi nimi vyplynulo, že Motol dosud léčbu podal 20 dětským pacientům, pouze 1 rodina ji odmítla. Ve FN Brno genovou terapii podali 12 dětem a ve FTN 3 dětem. „Díky této léčbě se prakticky zastavil progres onemocnění, zlepšila se motorika u dětí a celkově se jejich zdravotní stav výrazně posunul dopředu. Zároveň jsme velice rádi, že se podařil konečně prosadit novorozenecký screening zaměřený na toto onemocnění, které je velice závažné a nezvratné, pokud se neodhalí včas,“ upozorňuje mluvčí FTN Petr Sulek.
Nevýhodou genové léčby je cena a nežádoucí účinky
Nevýhodou této léčby je jednak cena 51,7 milionu Kč, jednak pak také rizika nežádoucích účinků – léčba může trvale poškodit játra nebo ledviny. Ve světě jsou známy i zcela výjimečné případy, kdy po podání léčby pacienti zemřeli.
SÚKL u Zolgensmy dosud eviduje 18 hlášení podezření na nežádoucí účinky. „Ve většině jsou hlášeny známé nežádoucí účinky, které jsou očekávané. Jedná se například o zvýšení jaterních enzymů, většinou v kombinaci s dalšími rovněž známými a častými nežádoucími účinky – horečkou, zvracením či sníženou hladinou krevních destiček,“ popisuje mluvčí SÚKL Klára Brunclíková.
Léčení také provází určitá míra nejistoty v tom, že klinická data nejsou starší sedmi let, kdy lék procházel závěrečnými studiemi. Není proto zcela prokázáno, že Zolgensma bude pacientovu genetickou vadu kompenzovat celý život, jak nyní předpokládají odborníci.
Odborná spolupráce:

Doc. MUDr. Jana Haberlová, Ph.D.
Lékařka Kliniky dětské neurologie 2. LF UK a FN Motol. Ošetřující lékařka prvního pacienta, kterému v ČR byla podána systémová genová léčba SMA. Ve FN Motol vede Centrum vysoce specializované péče pro vzácná neuromuskulární onemocnění dětí. Je členka a odborný sekretář Společnosti dětské neurologie ČLS JEP.