Petr Táborský se jako primář Dialyzačního střediska v Praze Krči setkává s pacienty, kteří se dožili selhání ledvin. Jde často o kardiaky a diabetiky kolem sedmdesátky, kteří podle závažnosti nemoci, věku a celkového zdravotního stavu mají v zásadě tři možnosti: dialýzu, peritoneální dialýzu a transplantaci.
Jak se žije s dialýzou, jak probíhá transplantace ledvin a jak selhání ledvin předejít?
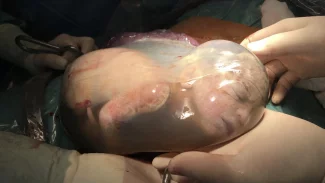
Galerie: Transplantace ledvin
Co je pro naše ledviny nejdůležitější?
Hodně pít, hlídat si nadměrný příjem léků na bolest a mít pod kontrolou i jiné nemoci, které k onemocněním ledvin mohou přispívat. To je dnes vysoký tlak a cukrovka. Určitě je vhodné nechat si jednou za čas změřit tlak – pokud je vysoký, brát léky. Má-li někdo cukrovku, měl by se snažit držet hladinu krevního cukru co nejníže, aby byly ledviny co nejméně zatěžované.
Jaká známe onemocnění ledvin? A jak se vlastně projevují?
Onemocnění ledvin je celá řada. Pokud bychom je měli trochu laicky rozdělit, tak se jedná o záněty, nádorová onemocnění a onemocnění ledvin při jiných chorobách. Co se týče nádorových onemocnění, ty řeší urologie a to odejmutím ledviny. My na nefrologii se věnujeme onemocněním zánětlivým, kdy jde obvykle o onemocnění imunitního původu, která pacient nemá šanci poznat. V těle prostě probíhá zánět, který ledviny poškozuje. Případně se může jednat o onemocnění infekční, což už pacient asi pozná (pociťuje například řezání při močení).
Zdaleka nejčastější je však onemocnění ledvin při jiných chorobách. Jde často o vysoký tlak, cukrovku, ale i revmatologická onemocnění či záněty v jiné části těla. V poslední době se však často ukazuje, že ledviny poškozuje i špatné srdce. To je záležitost posledních tak deseti let, protože pacienti s nemocemi srdce dnes přežívají mnohem déle. Vlastně se dnes dožijí toho, že jejich špatné srdce poškodí ledviny. Dříve takhle těžce postižení pacienti umřeli brzy a ledvinného postižení se nedočkali.
Obdobné je to ale dneska i s cukrovkou, dříve pacienti s cukrovkou třeba po deseti letech zemřeli a selhání ledvin se nedožili. Dnes je diabetologická péče plná nových režimů a léků, pacienti s cukrovkou tak žijí dvacet, třicet let a už se „dočkají“ toho, že jim selžou ledviny.
Což nevím, jestli je úplně výhra…
Je to samozřejmě relativní. Je určitě velký úspěch medicíny, že pacient po třech infarktech žije ještě dvacet let, to se dříve nestávalo. My dnes život prodloužit umíme, ale za cenu určitých komplikací. Příroda to nastavila tak, že slabí jedinci umírají. V přírodě by zvíře taky s jednou nohou nepřežilo, my ale první choroby vyléčíme a lidem život prodloužíme, ale je to život s berličkou.
My s dialýzou jsme úplně na prvním místě. Lidé se selháním ledvin dříve umírali a všichni to brali jako fakt: Bez ledvin se žít nedá, takže je jasné, že pacient zemřel. Dnes pacient na dialýze přežívá dvacet let, ale ten život už stoprocentní není. Když mi sem přijde pacient a říká: „Pro mě už život skončil,“ tak já mu odpovídám: „Samozřejmě, že je dobré být mladý, zdravý a bohatý, ale taky někdo musí být starý, nemocný a chudý. A z těch věcí, které vás můžou potkat, není dialýza to nejhorší.“ Nebolí to, limitace jsou relativně malé.
Kdy se člověk dostane až k vám, do dialyzačního střediska?
Pokud pacientovi někde zjistí, že má zhoršenou funkci ledvin. Na to stačí jeden odběr krve, který se ale bohužel tak často nedělá. Obvykle se na tento problém přijde při preventivních prohlídkách, předoperačních vyšetřeních nebo má-li diabetik osvíceného lékaře, který mu jednou za rok funkci ledvin zkontroluje. Dnes už se totiž ví, že cukrovka ledviny poškozuje.
Osvíceného, takže to není automatické?
Zásadní problém tkví v tom, že velká část pacientů k nám chodí pozdě. Zhruba čtyřicet procent pacientů k nám chodí tzv. z ulice, tedy přijdou a jdou rovnou na dialýzu, což je špatně. Dialýza, aby mohla správně očišťovat krev, totiž potřebuje přípravu. Ideálně rok, dva předem.
Příroda nepočítala s tím, že někdy budeme dialyzovaní, takže nám na rukách nepřipravila dostatečně silné žíly, kterými bychom mohli krev ideálně očišťovat. Je tedy třeba před samotnou dialýzou operačně vytvořit arteriovenózní spojku, což je chirurgicky spojená žíla s tepnou. Na předloktí se takto vytvoří hodně tlustá žíla, široká asi jako můj ukazováček, možná palec, a do ní se následně píchnou dvě silné jehly, protože potřebujeme zajistit průtok krve tři sta mililitrů krve za minutu, což běžná jehla nezajistí. Jednou jehlou jde krev do přístroje podobného pračce – zde se krev čistí – a druhou jehlou se krev zase vrací zpátky do oběhu. Dialýza trvá asi čtyři a půl hodiny a dochází se na ni třikrát týdně.
Pokud pacient nemá onu arteriovenózní spojku, přichází „z ulice“, prvních pár dialýz probíhá velmi špatně. Do centrální žíly na krku se musí umístit plastová trubička, která vede mnohdy až do blízkosti srdce, a tou se odebírá krev. Nejen, že je to nevzhledné a každý se vás ptá, co to v tom krku máte, ale navíc, tím, že se jedná o umělou hadičku, můžete snadno přijít k infekci. Mnoho lidí po světě tímto způsobem zemře. I proto mají lidé „z ulice“ horší prognózu.
Jaké jsou kromě dialýzy další metody náhrady funkce ledvin?
V zásadě jsou tři. Je to zmiňovaná hemodialýza (běžně jí lidé říkají dialýza). Dále je to peritoneální dialýza a tou třetí metodou je transplantace. Peritoneální dialýza je „domácí metoda“, během níž si pacient čtyřikrát denně do břicha napouští speciální roztok. Výměna roztoku (= vypuštění starého + napuštění nového roztoku) trvá přibližně třicet minut. Tato metoda je vhodná pro lidi žijící aktivnějším stylem života, protože si výměnu roztoku provedou, kdy chtějí, a to v domácím prostředí. Mohou si vyjet i na dovolenou. Naše firma má pobočky po celém světě, takže se stačí domluvit s lékařem, nahlásit adresu a z nejbližší pobočky mu roztoky přivezou. Vozit je s sebou v kufru na dovolenou je nemyslitelné, na den totiž potřebujete čtyři dvoulitrové vaky roztoku.
A transplantace ledvin je tou konečnou fází, ke které by se člověk s nemocnými ledvinami měl dopracovat?
Každý se k ní určitě nedopracuje. Transplantace se v zásadě týká tak deseti, patnácti procent lidí, kteří chodí na dialýzu. Zbytek lidí má totiž choroby, které transplantaci brání. Idea transplantace je taková, že si člověk tu ledvinu má užít. Určitě ji nedají někomu, u něhož je velká pravděpodobnost, že za týden umře na infarkt. Nedostane ji ani ten, kdo má nevyléčitelné infekční onemocnění nebo nádorové onemocnění. Pokud si pak uvědomíme, že s věkem frekvence těchto onemocnění stoupá a průměrný věk dialyzovaných pacientů je šedesát devět let, tak je nám jasné, že velká část těchto lidí už tyto nemoci má. Další část lidí pak transplantaci odmítá, protože se bojí nějakých rizik. Takže nám zbude těch deset, patnáct procent pacientů.
To jsou lidé, kteří se dostanou na čekací listinu?
Dneska je tam pět set až osm set lidí, přičemž průměrná doba, po kterou jste zde zapsán, se pohybuje kolem šestnácti, osmnácti měsíců. Což je velice dobré, v Německu jsou to čtyři roky. Ale čekací listina není fronta. Není to tak, že kdo je na řadě, dostane ledvinu. Vybírá se na základě řady parametrů, takže se může stát, že po čtrnácti dnech od zapsání jde člověk na transplantaci. Ale někdo je tam tři roky a nic.
Co předchází tomu, než se ledvina dostane ke svému novému majiteli?
Existuje metoda transplantace z živého dárce a z dárce zemřelého. V prvním případě darují ledvinu obvykle rodiče nebo sourozenci. Ledviny zemřelých dárců, například po autonehodě, jsou určené pro pacienty z čekací listiny. Ledvina se podle mnoha parametrů páruje s dárcem, u kterého, když zrovna nemá chřipku, se do dvaceti čtyř hodin provede transplantace. Ale je snaha, aby ta doba byla co nejkratší, protože čím delší doba uchování ledviny, tím horší následné prospívání v těle příjemce. Nicméně se nám stalo, že jsme volali pacientovi, že pro něj máme ledvinu, a on nám řekl, že zrovna odjíždí na chatu, že se staví v pondělí…
Jak operace vůbec probíhá?
Ledvina se musí ještě v těle dárce dokonale propláchnout. Do tepny vedoucí k ledvině se zavede skleněná trubička, utěsní se kolem stehem, a ledvina se začne proplachovat roztokem. Říká se tomu někdy odbarvení, před transplantací je pak ledvina skoro bílá. Nesmí v ní být krev a ani nesmí mít pokojovou teplotu. To je podstata konzervace. Uchovává se ve speciálním roztoku až do samotné transplantace při teplotě kolem čtyř až šesti stupňů.
Mohlo by se zdát, že se špatná ledvina vyjme a nahradí novou, tak to ale vůbec není. To je technicky prakticky neproveditelné. Ledvina se všije do břicha, na pánevní cévy, které jsou relativně dobře přístupné. To samé se udělá s žílou. Pak už zbývá jen napojit močovod do močového měchýře. A to je vše. Celá operace trvá asi dvě hodiny. Jizva je velká asi jako po operaci slepého střeva.
Co život po operaci, má nějaká omezení?
Je to v zásadě stále cizí ledvina, takže pacient musí brát celoživotně léky, které omezují jeho imunitu, aby se jeho tělo nebránilo cizí ledvině. Nemusel by je brát pouze v případě, že by dárce bylo jeho jednovaječné dvojče.
Poslouchají pacienti vašich rad?
V našem oboru je rozpor mezi postojem pacienta a lékaře vůbec největší. Když někdo přijde k chirurgovi s bolavým žlučníkem, asi se s lékařem nehádá, u nás je to ale opačný extrém. My máme představu, že pacient má mít takové a takové hodnoty, on se však cítí být omezován tím, že musí hodně pít, zhubnout a brát léky na tlak, které mají řadu nežádoucích účinků, které může špatně snášet… to vše s ideou, že za dvacet let nepůjde na dialýzu. Je tohle nějaká motivace?