Stojím ve větší, světlé místnosti se stěnami ze speciálních, omyvatelných panelů pastelové barvy. Uprostřed na zemi je světle oranžový obdélník a na něm stojí speciální lůžko. Nad ním kruhové osvětlení, kolem řada přístrojů. Z předsálí se ozývá pláč miminka. Začnu být nervózní, lítostivá a bojím se, ale myslím si, že to na mně není vidět… Asi je, jedna ze zdravotních sestřiček mě nabádá, abych se posadila a zhluboka dýchala, kdyby mi nebylo dobře. Nebyla bych první ani poslední z přihlížejících, kdo tu omdlel. Někdy se to stává třeba medikům.
Co se dozvíte v článku
- První pacient. Tomášek má několik vrozených vad
- Co trvá nejdéle? Operace to většinou není
- Plán míní, operatér mění
- Hledání zrnka v něčem tak malém, jako je nosík novorozence
- Proč se malým dětem v anestezii přelepují oči
- Plyšák na sále povolen. Ale jen výjimečně
- Když doktora bolí hlava, pacient to nepozná
- Dvanáct až dvacet čtyři hodin ve službě
První pacient. Tomášek má několik vrozených vad
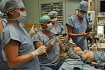
Jsem na jednom z operačních sálů největší dětské nemocnice u nás. Konkrétně na třetím sále ze čtyř ve 2. patře uzlu D Fakultní nemocnice Motol. Zatímco se vypořádávám s různými emocemi, sál se plní lidmi. Je jich tu devět, ale během dopoledne se jejich počet mění. V jednu chvíli jich napočítám i třináct. Kdo je kdo, zpočátku přesně nevím, protože všichni máme stejný oděv – světle modrou halenu větší velikosti s krátkým rukávem a logem FN Motol, kalhoty na šňůrku, jednorázovou pokrývku vlasů a plastové pantofle, jež se po každém použití kvůli dezinfekci perou. To vše doplňuje rouška nebo v mém případě respirátor. Vzala jsem si ho v šatně, protože vlastní mít kvůli přísným hygienickým pravidlům nesmím. S sebou nemám ani mobilní telefon či jinou osobní věc.
Dětský pláč po chvíli utichne. Na sál, vybavený třemi vstupy, v nemocniční postýlce přivážejí prvního pacienta, jenž se před chvíli tak hlasitě ozýval. Je jím osmiměsíční chlapec Tomáš a život se s ním hned po narození moc nemazlil. Má různé alergie (kvůli nim mu dnes jako jedinému chybí na ruce identifikační náramek) a několik vrozených vad včetně vysoké lomivosti kostí nebo srdeční vady. Tady ale je kvůli tracheomalacii.
Jak objasňuje lékař Kliniky otorhinolaryngologie 2. lékařské fakulty v Praze a FN Motol Michal Jurovčík, který je operatérem, jde o vrozenou vadu. Při ní mají průdušky tak měkké stěny, že si nedokáží udržet kruhový tvar, jako tomu bývá u těch zdravých. Různě se deformují, přičemž hrozí, že se stěny úplně spojí a průduška zkolabuje. Tedy přestane být průchodná, což by pro pacienta znamenalo život ohrožující dušení. Malému pacientovi proto musí lékaři opakovaně endoskopicky zavádět do průdušek stenty, tedy výstuže, které se pro každého pacienta dělají na míru. To je zvláště u dětí, jež mají různé velikosti a rychle rostou, důležité. Jejich výroba trvá zhruba 14 dnů. V těle stent obvykle vydrží jen dva měsíce, poté začne zarůstat do stěny průdušky a postupně se rozpadne.
Právě to se stalo i malému Tomáškovi. Dnes jej čeká prohlídka místa, kde jeden takový dosluhující stent má. Do dýchacích cest je možné nahlédnout bez nutnosti použít skalpel. Umožňuje to laryngoskop, který se zavádí ústy. Ačkoliv prohlídka dýchacích cest endoskopickou kamerou je celkem rychlá, dítě musí do celkové anestezie. Při vyšetření je totiž nezbytné, aby bylo zcela nehybné. Anestezii mu lékařka podává až na operačním sále. Protože nemá žilní katetr, nemá anestezie podobu infuze, ale plynu s názvem servofluran. Dítě jej vdechuje malou gumovou průhlednou maskou. Ta mu kryje nos i obličej. Před jejím podáním Tomáš už nebrečí a vypadá apaticky. Přisuzuji to zklidňujícím medikamentům, ale anestezioložka mě vyvádí z podobných úvah. U takto malých dětí se takzvaná premedikace, která má podobu sirupu, nepodává.
Dalším specifikem je, že takto malé děti se z anestezie probouzejí přímo na operačním sále, aby lékařka pohlídala, že po odeznívání anestezie správně dýchají. Malé děti totiž při probouzení, jak se postupně přesvědčuji, mohou dýchat zrychleně, nepravidelně nebo mají delší dechové pauzy, takzvaná apnoe. Vše je ale jen dočasné, takže anestezioložka je hned po zákroku budí a čeká, dokud není dýchání a další tělesné funkce v pořádku. Teprve poté je předává k převozu na jednotku intenzivní péče. Paradoxně samotný zákrok tedy může trvat pár minut, ale probouzení pacienta i půl hodiny.
Co trvá nejdéle? Operace to většinou není
Uvádění do celkové anestezie i její odeznění jsou procesy, které téměř při všech endoskopických výkonech trvají nejdéle. Pominu-li, že malí pacienti nesmí před operací nejméně 6 hodin jíst, 2 hodiny nic pít a v případě nejmenších dětí 3 až 4 hodiny se nekojit. Pokud by tomu tak nebylo, hrozilo by, že v celkové anestezii začnou zvracet, zvratky vdechnou a udusí se. Právě lačnění je jedním z důvodů, proč miminka jdou na endoskopické výkony mezi prvními.
Kvůli podávání anestetik, polohování nejmenších pacientů před nebo po endoskopickém výkonu, sledování důležitých životních funkcí včetně tepové frekvence, krevního tlaku, saturace krve i barvy kůže (značí, zda je organismus dostatečně okysličený) a probouzeních malých pacientů se anestezioložka po celou dobu všech výkonů nedostane z operačního sálu. Čeká ji tedy šest hodin plného soustředění, ve kterých se nestihne napít, najíst, ani si odskočit na záchod.
Malému Tomášovi operatér Michal Jurovčík endoskopickou kamerou prohlíží průdušky. Jeden ze zdravotníků záběry natáčí na mobilní telefon a fotí je. Lékař rozhoduje o tom, že pacient potřebuje nový stent. To znamená, že jej čeká vyšetření na CT, při kterém musí být chlapec opět v celkové anestezii. Podle snímků mu vyrobí stent na míru a následně jej čeká další endoskopický zákrok, při kterém mu vloží do jedné průdušky na délku zhruba dvoucentimetrový stent ze vstřebatelného polydioxanonu. Z něj se vyrábí i materiál pro stehy.
Ptám se, zda chlapcův zdravotní stav někdy umožní, aby do narkózy a na operace už nemusel. „Těžko říci, ale u malých pacientů je celkem časté to, že když rostou, průdušky se samy zpevní a stenty už nejsou třeba,“ odpovídá lékař. Šance na zotavení má tedy Tomáš slušné. Vzhledem k tomu, že ale trpí i dalšími vrozenými vadami, pobytů v nemocnici jej čeká nejspíš ještě dost. Ostatně dost už jich má za sebou. Včetně celkových anestezií. Každá z nich přitom představuje pro tělo zátěž. Pokud je jednorázová a trvá krátce, organismus se s ní dokáže vyrovnat dobře. Při delších a opakovaných anesteziích je to ale horší. Může z nich mít malý pacient nějaké následky? To nikdo s jistotou neví. Jisté ale je, že bez nich by se léčba neobešla.
Plán míní, operatér mění
Operační program třetího sálu čítá na tento den včetně Tomáše devět pacientů. Od novorozenců, z nichž jeden váží jen 2,2 kilogramu, po 18letou dívku. Operační program je střídmě popsaný dokument, který má podobu jednoho archu papíru velikosti A4. Pokaždé, když jeden zákrok skončí, udělá sestra u konkrétního jména pacienta fajfku.
Protože jsme v největší nemocnici v zemi, kde se soustřeďují i specialisté na vzácné zdravotní potíže, na sál jdou malí i větší pacienti s komplikovanými diagnózami a vrozenými vadami. Část z nich má tracheostomii, tedy otvor v krku, který jim umožňuje dýchat. U jedné holčičky zaznamenávám sondu do žaludku. Ačkoliv jsem na dětském ORL, nejde o žádný případ, kdy by dítě něco spolklo nebo vdechlo. „Takové situace neřešíme plánovaným zákrokem, ale akutně,“ vysvětluje lékař Michal Jurovčík. Může se proto stát, že do nalinkovaného programu se vklíní znenadání takto akutní případ a celý tým na sále se tomu bude muset přizpůsobit. Dnes se něco takového, naštěstí, nestane.
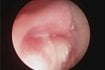
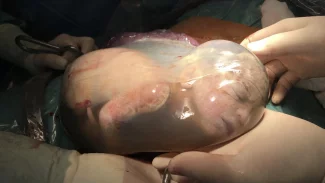
Galerie: Na operačním sále dětské ORL FN Motol
(fotografie nejsou ze dne, kdy vznikala reportáž, neboť redaktorka po dohodě zákroky na sále nefotila)
Jenže ani když za celé dopoledne nebude žádný akutní případ, neznamená to, že vše je u plánovaných operací předem dané. U každého pacienta lékaři postupují individuálně. A jak zjišťuji, u dětí to platí dvojnásob. Třeba u roční dívenky se srdeční vadou je v plánu obnovení zarostlé tracheostomie. Rourku z krku si sama vyndala už před Vánoci, ale protože i bez ní dýchala, tety z dětského domova ji do nemocnice vzaly, až když se jí rána zacelila, byť obvykle se to dle lékaře u tracheostomie neděje. Když Michal Jurovčík nahlédne přes její ústa do dýchacích cest, rozhodne, že tento typ operace není třeba. Dívka má sice potíže, protože má příliš měkké stěny průdušek i hrtanu, ale jak konstatuje při endoskopii lékař, „není to až zas tak špatné“.
Místo řezu pro tracheostomii proto zvolí raději dilataci dýchacích cest. To znamená, že zúžené místo, jež je u této pacientky nad horní třetinou průdušnice, operatér roztahuje provlečením takzvané bužie. Na první pohled jde o tenký, asi metr dlouhý prut z ohebného plastu oranžové barvy. Do dýchacích cest lékaři zavádějí postupně hned několik takových prutů o různých průměrech. Začíná se tím nejužším a pokračuje silnějšími, odhaduji s průměrem do pěti milimetrů. Zákrok nevypadá nijak drasticky, jak mě ale lékař upozorňuje, při zavádění se musí vyvinou určitá síla, protože dýchací cesty jsou v místě zúžení docela nepoddajné. Malou pacientku proto po zákroku převážejí na JIP, neboť po rozšiřování hrozí u dýchacích cest otok, a tedy i dušení.
Hledání zrnka v něčem tak malém, jako je nosík novorozence
O něco delší je chirurgický zákrok u jen 20denního chlapce, který má uvnitř nosu cystu. Nosík je u miminka tak malý, že lékaři chvíli trvá, než se k útvaru menšímu než hrášek dostane, a především, než jej odstřihne a vyjme ven. O co přesně jde, ještě nikdo neví. Tkáň sestřička uloží do speciální nádoby, zalije tekutinou a cysta míří na rozbor. V laboratoři by měli prověřit, zda se nejedná například o zhoubný nádor. Vnitřek nosu se po zákroku nezašívá, dovnitř lékař ale vloží kousek gázy napuštěné dezinfekcí a antibakteriální mastí. Šance na zotavení jsou dobré, kromě cysty je totiž tento chlapec jediné dítě operačního dne, které nemá žádná přidružená onemocnění.
Po něm na sál v postýlce přivezou holčičku s váhou 2,2 kilogramu. V prosinci, tedy hned po narození, jí lékaři vyoperovali z nosohltanu nádor nazývaný teratom. Dívenku dnes čeká kontrola, protože podle Michala Jurovčíka tento typ nádoru má potenciál stát se zhoubným. Při samotné endoskopii sanitář v sále ztlumí světla. Ostatně s jejich intenzitou si během operačního dne „hraje“ personál nemocnice často. Když je potřeba vidět na monitor, světla se ztlumí, při chirurgickém zákroku v nose naopak svítila velmi intenzivně přímo nad lůžkem. Tříminutová kontrola endoskopickou kamerou u dívky ukazuje, že žádný akutní problém nehrozí. Lékaři ještě budou rozhodovat, kdy ji čeká další kontrola.
Následuje několik malých pacientů, které na operační sál přivedla nezralost hrtanu. Kvůli ní dítě hůře dýchá a provází ji takzvaný stridor, tedy nezvyklý zvuk při nádechu či výdechu nebo obojím. I tady je šance na zlepšení bez nutnosti operace velká. Stav se může sám upravit, jak dítě roste. Lékaři ale musí hrtan pravidelně kontrolovat. Pokud se stav nelepší, nastřihují se řasy v hrtanu. U tříměsíční dívenky Michal Jurovčík kontrolu nařizuje po dvou měsících. „Tady si můžeme dovolit počkat, protože dnes jsme vyloučili, že by stridor způsobovala jiná překážka v dýchacích cestách,“ komentuje stav pacientky v krátkých pauzách, kdy musí stihnout i část papírování, jež operace provází. Kousek od operačního sálu je proto speciální místnost určená pro vyplňování operačních protokolů.
Proč se malým dětem v anestezii přelepují oči
Po každém pacientovi se dezinfikuje dvojice nerezový stolků, kam se odkládají instrumenty, a světle oranžový čtverec na podlaze, který ohraničuje zónu bezprostředně u operačního lůžka. To se malým pacientům přizpůsobuje například gelovou vložkou pod hlavu. Každý pacient na něm je po dobu zákroku přepásaný černým kurtem, aby se vyloučilo riziko pádu. Každému pacientovi také zdravotníci prokapávají oči a u nejmenších dětí je i zalepují, byť třeba jen na malou chvíli. Má to prostý důvod – v celkové narkóze víčka nemrkají, a tak by bez kapek a přelepení hrozilo vyschnutí rohovky.
Čtyřměsíční holčičku na sál přivezli i s bavlněnou čepičkou na hlavě. Má ji proto, aby si lépe udržela tělesnou teplotu. Kromě čepičky a pleny na sobě nic dalšího nemá, proto ji na operačním lůžku ještě přikryjí. Ostatně tak je tomu u všech pacientů. I ona má tracheomalacii, jenže jen stent by její potíže s dýcháním nevyřešit, proto jí dnes Michal Jurovčík bude měnit rourku u čerstvě provedené tracheostomie. „První výměna se dělá vždy na sále, protože rána ještě není zhojená a hrozí riziko, že rourka by mohla být zavedena vedle průdušnice,“ vysvětluje lékař.
Při řešení průměru nové trubičky je rušno. Kromě operatéra, anestezioložky, několika zdravotních sester i bratrů je tu také pediatrička a část dopoledne zákrokům přihlíží i přednosta dětského ORL Zdeněk Čada. Lékaři a zdravotní sestry se v jednu chvíli intenzivně radí, jaký materiál v tomto případě bude nejvhodnější. Poslední slovo má operatér. O tom, že by tady Michal Jurovčík celému týmu velel, se ale mluvit nedá. Tým je sehraný, každý ví, co má dělat a okem vnější pozorovatelky se mi rozhodně nezdá, že by se tu hrálo na to, kdo má jakou funkci. Při všem tom soustředění je ona souhra vlastně něčím, co atmosféru činí příjemnou a svým způsobem i uvolňující. Při vzájemné souhře zdravotníků je cítit, že veškerá pozornost je věnována malým pacientům a tomu, aby se jim dařilo lépe.
Plyšák na sále povolen. Ale jen výjimečně
Na sál přivážejí předposledního pacienta, 6letého Josefa. Chlapec k sobě tiskl plyšového psa, svoji oblíbenou hračku. To se na sále smí? Lékaři to ve výjimečných případech umožní, aby malý pacient nebyl až tak vystrašený. Josef se bojí hodně. Anestezioložka na něj nespěchá a snaží se jej uklidnit. Chvíli si povídají, pak chlapec dostává na obličej masku. Když „usne“, pejska mu z náruče odnáší jeden ze zdravotních bratrů. Počká na něj na pokoji. Stejně jako jeho rodiče, kteří na sál nemohou.
Lékařka podotýká, že dítě by nemuselo být tak vyděšené, kdyby rodiče dali souhlas s premedikací. Tedy podání sirupu na uklidnění. Josefovi rodiče si to nepřáli nejspíš kvůli přesvědčení, že premedikace přestavuje další chemickou zátěž. Chápu lékařku, ale chápu i rodiče chlapce. Prošel si už více zákroky, a proto měl už několik celkových anestezií. Další ho přitom ještě čekají. Pro něj i pro jeho okolí to musí být nesmírně těžké.
Josefa na operační sál přivedlo zúžení začátku průdušnice kvůli jizvám. Prošel si totiž opakovanými intubacemi i tracheostomiemi. Sestřičky proto chystají speciální stříkačku s jehlou a kortikoidy. „Zamezují dalšímu jizvení a jizvu změkčí,“ vysvětluje doktor Jurovčík. Látku ve stříkačce dokáže do průdušnice dostat ústy malého pacienta, protáhne ji laryngoskopem. Léčivo v podobě mléčné tekutiny aplikuje uvnitř dýchacích cest přímo do jizvy. Následuje dilatace dýchacích cest.
Když doktora bolí hlava, pacient to nepozná
Operační den v tu chvíli už trvá přes pět hodin. Téměř celou dobu stojím, nejím, nepiju. Ostatně zdravotníci to tak mají také. Jen sezení využívají lékaři při podávání anestetik i při endoskopických zákrocích. Začíná mě mírně pobolívat hlava, jedna z lékařek je na tom podobně. Ale není to nic, co by jí bránilo věnovat se poslední pacientce.
18letá dívka trpí od narození papilomatózou hrtanu. Jde o nemoc způsobenou lidským papilomavirem. Jak lékaři podotýkají, je to ten „hodný“ typ HPV. Ne tedy ten, který způsobuje například rakovinu děložního hrdla. Výraz „hodný“ v tomto smyslu ale neznamená méně potíží. Dívka měla už jako miminko hrtan plný bradavičnatých výrůstků. Pravda, nezhoubných, ale s tendencí se obnovovat. Takže i když je lékaři vyoperovali, budou její dýchací cesty nejspíš celý život sledovat. A odstraňovat z nich případné nové útvary. Teď musí na kontroly třikrát za rok, později bude stačit snad jednou ročně.
Kvůli odstraňování výrůstků má dívka plný hrtan jizev. Jíst sice může, ale přišla téměř o hlas. „Je to jeden z nejtěžších případů papilomatózy, které jsme tu kdy v Motole měli,“ říká Michal Jurovčík. Ptám se, proč některá miminka touto nemocí trpí a kde se mohla nakazit. Podle lékaře to není zcela jisté. Existuje domněnka, že dítě se může nakazit při porodu, pokud má matka například kondilomata, tedy bradavice u poševního vchodu způsobené také papilomavirem. Jenže to nemusí být pravidlem. Původ nákazy je proto v některých případech nejasný.
Dívku dnes čeká rozšíření dýchacích cest. Operatér vsune do laryngoskopu miniaturní skalpel a snaží se jím narušit jizvu. Část jí rozříznout, čímž by se uvolnil její okraj. Jde to ztuha. V tu chvíli si někdo povzdychne, že by se hodil k narušení jizvy laser. Jak z další reakce v týmu vyrozumím, kvůli financím ale není v tomto případě dostupný. Jizva nakonec zčásti povolí a operace, kterou sleduji na monitoru, kam se přenáší obraz z miniaturní kamery, končí.
Dvanáct až dvacet čtyři hodin ve službě
Stejně jako u ostatních, i u poslední dnešní pacientky si v duchu přeji, aby se sem, na operační sál, už nemusela vrátit. Vím, je to nereálné, ale občas se dějí věci, které medicína vysvětlit nedokáže. A i málo někdy stačí k tomu, aby život byl snesitelnějším. Doufám a věřím, že to takto budou mít i malí a větší pacienti, kteří se potýkají s nepřízní osudu v podobě vrozené choroby.
Jsou dvě hodiny po poledni, po téměř šesti hodinách všichni opouštějí sál. V tom vedlejším se ještě operuje, jak vidím přes velké okno u nerezového žlabu v předsálí, kde se dají opláchnout a vydezinfikovat ruce. Poděkuji zdravotníkům, s nimiž jsem mohla trávit operační den. V šatně dávám do špinavého prádla erární oblečení, do jiného pytle boty, vyhazuji čepec, respirátor a můžu si vzít oděv, ve kterém jsem přišla. Zatímco já se loučím s vrchní sestrou a odcházím z nemocnice na čerstvý vzduch vstřebávat emoce a všechny obrazy předchozích hodin, lékaři a zdravotní sestřičky zůstávají ve službě. Ta totiž zpravidla trvá 12 nebo 24 hodin.
Odborná spolupráce:

Lékař se specializací na otorinolaryngologii. Působí ve Fakultní nemocnici Motol a na 2. lékařské fakultě Univerzity Karlovy. Patří do chirurgického týmu Centra kochleárních implantací ve FN Motol a je členem České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP.